1.猬迭宫绦虫(Spirometra erinaceieuropaei)
物种名:猬迭宫绦虫
拉丁学名:Spirometra erinaceieuropaei
分类学地位:动物界Animalia;扁形动物门Platyhelminthes;绦虫纲Cestoda;
假叶目Diphyllobothriidea;裂头绦虫科Diphyllobothriidae;
迭宫属Spirometra
猬迭宫绦虫具有复杂的生活史,典型含三宿主:成虫寄生于终宿主(猫、犬及其他食肉目动物)小肠,虫卵随粪便进入淡水中孵化,被第一中间宿主(小型甲壳动物,如剑水蚤)吞食;当第二中间宿主(蛙、蝌蚪、蛇、鱼等)吞后发育成裂头蚴并寄居于组织中;人类为偶然中间或转续宿主,可通过饮用未经处理的含感染甲壳类的水、生食或用蛙蛇等动物生肉作膏贴等途径感染裂头蚴,引起裂头蚴病。部分情况下成人虫亦偶然寄生于人体肠道。水体在生命周期中起关键作用,因此水源受污染与人感染风险直接相关。
1.1生物学特性
1.1.1形态学特征
成虫链体较长(某些种可达数十至上百厘米),头较小,展现窄长的形状并具有两条纵向吸槽(不同于阔节裂头绦虫的双叶槽结构);节片数量多。虫卵椭圆,蛋壳较薄,一端有卵盖。
成长为裂头蚴时为长带形或带状,颜色乳白,体不分节,表面有不规则横褶或皱纹,前端常有凹陷口状结构(与成虫头节不同),可变长(从几毫米到数十厘米不等),有较强的迁移能力。肉眼下可见盘曲状或带形虫体,切片可见组织侵袭和纤维包囊反应。该形态在外科取出或组织活检时可见[1]。
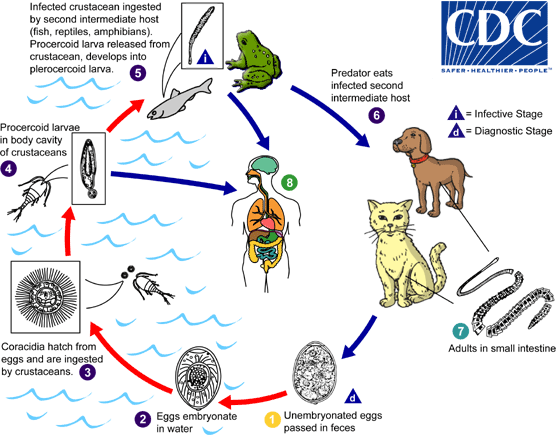
图1 猬迭宫绦虫生活史[2]
1.1.2生化特征
有研究通过蛋白抗原、免疫学反应(ELISA、免疫印迹)检测特异抗原或抗体以辅助诊断裂头蚴感染。体外培养成虫较困难,故实验室多采用分子学与寄生组织形态学结合鉴定。
1.1.3分子生物学特征
线粒体基和核基序列常用作其种间鉴定与种群学研究。线粒体cox1与nad1序列在种内相对保守、种间差异明显,可用于构建系统发育树并区各种或与近缘物种的亲缘关系;在临床上,对组织样品进行PCR扩增并测序是确定病原种属的金标准方法之一。全基因组与转录组研究亦已开展,为药敏靶点和分子流行病学提供基础资料[3]。
1.2分布、传播与致病性
1.2.1分布与传播
猬迭宫绦虫为全球分布(尤其是温带与热带区域),东亚(中国、日本、韩国)、东南亚、非洲以及美洲部分地区均有报告。人类裂头蚴病例在亚洲国家(中国、韩国、泰国、日本等)病例较多,但世界其他区域亦有散发或地方流行报告。
虫卵随终宿主粪便进入水体,孵出颤毛幼虫、甲壳类(如剑水蚤)吸食后发育为原尾、被蛙/蛇/鱼等吞食形成裂头蚴。人通过三类主要方式被感染:饮用未经处理/过滤的含感染甲壳类(或含原尾蚴)的生水(直接暴露于被污染的水源)。食用或生用含裂头蚴的蛙、蛇等(或食用受感染的小鱼/鱼卵)。
传统疗法中使用生肉(蛙、蛇等)敷贴伤口或眼部,导致裂头蚴经创口或粘膜侵入。因此,水体污染(含感染动物粪便、终宿主活动频繁、淡水生态链被破坏)会增加通过水源获得感染的风险[4]。
1.2.2致病性
人体为偶然中间或转续宿主,感染后裂头蚴会在皮下、肌肉、眼、颅内等部位迁移并寄居,表现多样:局部肿块、游走性结节、疼痛、炎性包块、眼部感染可导致视力受损、脑部感染则可出现癫痫、偏瘫、颅压增高等严重并发症。裂头蚴在人体内可存活多年,临床上往往需外科切除结合病理与分子学鉴定来确诊。
1.3检测方法
- 临床与影像学:超声、CT、MRI有助于发现体内异常结节或囊状病灶(尤其脑、眼、肌肉部位)。影像提示可为手术或活检提供定位依据;
- 形态学鉴定:直接观察取出的虫体形态(带状白色虫体、前端结构)与组织病理学(周围纤维化、炎性浸润)为确诊手段;
- 寄生虫学检查(粪便学):若为成虫寄生小肠,可通过查找虫卵(椭圆、有卵盖)在粪便中发现,但大多数人类病例为裂头蚴感染,粪便检查常为阴性;
- 免疫学检测:ELISA等检测针抗原或宿主抗体,可作为辅助诊断,但存在交叉反应可能,需结合临床与影像学;
- 分子学检测:对组织标本或寄生体进行cox1/nad1/ITS等基因片段PCR扩增并测序,与GenBank序列比对可精准鉴定种属;这是鉴定到种/株级别的可靠方法,并可用于流行病学研究。
1.4典型案例
有多篇病例报告(韩国、中国、泰国等)显示患者既往有饮食生食动物或饮用生水史,影像与手术证实猬迭宫绦虫,部分病例需开颅手术取虫并测序鉴定。
1.5防治对策
加强饮用水源保护,避免终宿主(流浪猫犬等)粪便污染水体;对涉人饮用水实施可靠净化/过滤(粗滤+微滤/煮沸)以去除甲壳类与游动幼虫。自来水应满足微生物学安全标准。
控制家畜、犬猫寄生虫感染(定期驱虫),减少终宿主对环境的污染;对流浪动物进行管理以降低环境污染源,避免生食或未充分加热的蛙、蛇、鱼与其他可作为第二中间宿主的动物;规范食品加工与售卖。
参考文献
[1] Liu W, Gong T, Chen S et al. Epidemiology, diagnosis, and prevention of sparganosis in Asia. Animals, 2022, 12: 1578.
[2] https://www.cdc.gov/dpdx/sparganosis/
[3] 刘自逵,刘国华,戴荣四 等. 湖南省猬迭宫绦虫的线粒体cox1和nad1基因的序列测定及种系发育分析. 畜牧兽医学报, 2010, 41: 463-468.
[4] Cui J, Lin X M, Zhang H W et al. Sparganosis, Henan Province, central China. Emerging Infectious Diseases, 2011, 17: 146.
[5] Xie D, Wang M, Chen X et al. A case report: 1-year follow-up of cerebral sparganosis mansoni with a stroke-like onset. BMC neurology, 2019, 1: 105.
.png)
